第五次BITC口腔種植大獎賽優勝獎病例
美學區連續多牙缺失伴骨缺損的種植修復
大連醫科大學附屬大連市口腔醫院種植科
作者介紹
趙佳明,博士,副主任醫師,碩士研究生導師。1999年赴日留學,先后就學于日本岡山縣笠岡齒科學校,日本國立岡山大學。在攻讀博士學位期間,致力于齒科種植體表面優化改性的研究工作, 發表相關SCI收錄學術論文2篇,2006年獲博士學位。畢業后就職于日本(京都)松風齒科株式會社,承擔亞太地區技術支持以及研究輔助工作。
2009年回國,就職于大連市口腔醫院,主要從事口腔種植以及種植美學修復等臨床工作和教學工作,致力于種植體表面優化改性及粘結劑的生物安全性和機制學等方面的科研工作,先后主持部、市級科研項目各1項。現任中華口腔醫學會口腔修復學專業委員會委員、中國生物材料學會口腔及顱頜面生物材料及應用專業委員會委員、遼寧省口腔醫學會口腔種植專業委員會委員。
先后榮獲2014年第七屆環渤海種植研討會種植病例大賽一等獎、2014年第三次全國BITC口腔種植病例大獎賽優勝獎和2015年第四次全國BITC口腔種植病例大獎賽銀獎的榮譽獎項。以第一作者發表的論文《細胞黏附性分子層對鈦種植體表面的活化性修飾作用》榮獲2014年大連市自然科學優秀學術論文三等獎。
摘要
目的:本文介紹一例美學區多顆牙連續缺失并存在水平向骨缺損的病例,采用種植修復的治療過程,探討其中使用的相關種植外科及修復技術,總結能夠在此類病例中獲得良好種植美學效果的臨床經驗,為今后的臨床治療提供參考。
材料與方法:以2014年1月來大連市口腔醫院種植科就診的多顆上前牙缺失的一位年輕女性患者為研究對象,首先對患者進行病史詢問及口腔檢查,拍攝CBCT,測量擬種植區的可用骨量,明確患者為一例上前牙區存在較嚴重骨缺損(骨寬度最薄處僅為3.2mm)的病例,對患者客觀存在的美學風險進行評估,與患者充分交流溝通后,告知可能存在的美學風險,最終制定種植治療方案。采用外置式植骨(Onlay植骨)進行骨增量以恢復牙槽嵴寬度,待骨塊愈合后行種植手術,擬于12、22位點植入2顆種植體后行4單位橋體修復,視初期穩定性采用縱向螺絲固位的臨時修復體通過動態加壓技術進行早期修復伴軟組織成形,以期獲得與周圍牙齦軟組織相協調的穿齦輪廓;待種植體骨結合良好、牙齦軟組織健康、形態良好且穩定后,通過制作個性化轉移桿,制取最終理想的穿齦輪廓;選擇個性化制作的氧化鋯基臺以及全瓷修復體進行永久修復。
結果:Onlay植骨骨增量效果可靠;采用臨時修復體進行軟組織誘導成形后,通過個性化轉移桿,可以精確地轉移種植體周圍軟組織形態,患者對最終美學修復效果滿意。
結論:美學區連續多顆牙缺失的種植修復按照國際口腔種植學會的SAC分類屬于“復雜”或“高度復雜”類型,通常伴有軟硬組織不足,是最具挑戰的臨床治療程序之一。對于存在較大骨缺損的病例,術前進行Onlay植骨可有效擴增骨量,為種植體植入理想的三維位置提供硬組織基礎;采用臨時修復體進行軟組織塑形,以及個性化制作的氧化鋯全瓷修復體等美學修復技術,可達到最終較為理想的美學修復效果。
美學區的種植治療一直以來被視為是復雜的臨床程序,在美學區,如果缺失牙相鄰天然牙的軟硬組織完整,且符合種植適應證,并依照以修復為導向的理念,將種植體植入準確的三維位置,那么種植體支持的單顆修復體獲得成功的美學和功能性治療效果證據確鑿。然而,連續多顆牙缺失的美學區常存在軟硬組織在垂直向或水平向的缺損,這些都大大增加了種植修復的美學風險。本文通過介紹1例美學區連續多顆牙缺失的種植修復典型病例,討論為獲得上頜前牙區連續缺失病例的美學修復效果而采取的相應技術,包括通過完善的術前評估和治療計劃,對存在軟硬組織缺損的病例進行組織增量,盡可能地以修復為導向,將種植體植入理想的三維位置,再通過臨時修復體對軟組織進行塑形,獲得良好的軟組織形態后進行個性化的美學全瓷修復,最終獲得理想的美學效果。
材料與方法
1、病例資料
患者,女性,23歲,大學生。患者于1年前因外傷導致上前牙缺失,期間行可摘局部義齒修復,自覺每天摘帶不便,且影響正常發音及美觀,至我科要求種植修復。平素體健,無全身系統性疾病,無特殊藥物服用史,無藥物、材料等過敏史,無吸煙、夜磨牙等不良習慣。口外檢查見口腔頜面部對稱,張口度正常,中位唇線,中位笑線。口內檢查見12、11、21、22缺失,缺牙區牙槽嵴薄。覆牙合覆蓋淺,23反牙合。口腔衛生狀況良好。拍攝CBCT示:12位點可用牙槽骨高度為16.4mm,寬度為3.6mm;22位點可用牙槽骨高度為19.5mm,寬度為3.2mm。
臨床診斷:上頜牙列缺損(12、11、21、22缺失)
2、治療設計
(1)髂骨取骨,Onlay植骨;
(2)待自體骨塊愈合且穩定后行12、22位點種植;
(3)視種植體植入后穩定性情況,擬行早期修復,同期軟組織誘導成形;
(4)待種植體骨結合良好,軟組織形態穩定后,擬行全瓷美學修復。
3、治療程序
(1)2014年1月:初診明確診斷為12、11、21、22缺失,缺牙區牙槽嵴較薄,拍攝CBCT(kavo卡瓦,德國)顯示:缺牙區存在水平向骨缺損,12位點可用牙槽骨高度為16.4mm,寬度為3.6mm;22位點可用牙槽骨高度為19.5mm,寬度為3.2mm,唇側骨板稍有凹陷,明確治療計劃。
(2)2014年7月:行髂骨取骨,水平向Onlay植骨全麻下患者取平臥位,將取骨側的髂嵴墊高。標記髂前上嵴,在髂嵴下方2cm處做切口,將局部的皮膚緊繃,使其位于髂嵴上方,切口方向同髂嵴,切開髂嵴中線外緣腱膜,剝離骨面附著肌肉至暴露足
夠骨面,使用骨鑿等取骨器械制取骨塊,填塞明膠海綿,分層縫合。口內切開植骨區粘膜,翻瓣,充分暴露待植骨區,用裂鉆在受骨區骨面預備若干滋養孔,修整骨塊,以器械夾持骨塊置于手術受植骨區并緊貼骨床,使用鈦釘牢固地固定骨塊,植骨塊間的間隙用自體骨屑及少量骨粉(Geistlich Bio-Oss,瑞士)混合后充填,充分減張后嚴密縫合創口。告醫囑,囑患者術后幾天盡量臥床休息,十天后拆線。拍攝CBCT示:牙槽嵴寬度擴增明顯:12位點擴增至7.4mm-12.4mm,22位點擴增至7.4mm-12.2mm。
(3)2015年2月:Onlay植骨后6月行種植手術
術前再次拍攝CBCT,顯示牙槽嵴寬度較植骨當日有一定量的吸收,測量可用骨寬度,12位點為3.7mm-10.9mm,22位點為5mm-10.9mm。做術前準備,用0.12%的復方氯己定漱口液含漱3次,每次15ml,含漱1min。采用無痛麻醉機(STA),復方鹽酸阿替卡因進行口內局部浸潤麻醉,將麻醉藥物緩慢注入術區的牙槽嵴骨膜下方。翻瓣并剝離粘骨膜后充分暴露牙槽骨,取出先前固定骨塊的鈦釘,確認植入位點,小球鉆定點,使用BEGO骨水平種植體及其配套器械(BEGO公司,德國),根據擬植入種植體長度以及直徑大小,逐級備洞,植入2顆種植體,均為BEGO,RSX植體,直徑為3.75mm,長度為15mm,獲得35Ncm以上植入扭矩,用種植體穩定性測量儀Osstell ISQ (Osstell公司,瑞典)測量ISQ值:12、22位點種植體均為79,種植體平臺位于骨下約1mm,術后上愈合基臺,嚴密縫合創口。
(4)2015年3月—2015年12月:早期修復伴軟組織誘導成形對患者制取開窗印模后,使用橋用金屬臨時基臺,制作聚甲基丙烯酸甲酯(PMMA,登士柏公司,德國)經CAD/CAM切削的臨時修復橋體,戴入臨時修復體對牙齦軟組織進行誘導成形,采用動態加壓技術,最初緩慢戴入臨時修復體,撐開牙齦軟組織袖口,擠壓粘膜,粘膜受到擠壓后缺血變白,10min內可恢復為粉紅色。臨時修復體為縱向螺絲固位,便于拆卸調改形態,囑患者勿用臨時修復體咬物,注意口腔衛生,用牙線或沖牙器等將種植體周圍清潔干凈,每月進行復查,不斷調改臨時冠的穿齦形態,讓出軟組織生長空間,直至誘導牙齦形成類似于天然牙的穿齦袖口形態。其中在早期修復3月時,通過打開修復體間的三角間隙,以讓出齦乳頭生長的空間;在早期修復7月時對22位點唇側牙齦根方的軟組織增生物進行刮除并縫合,同時將修復體的橋體部位調磨成卵圓形的蓋嵴部并高度拋光,以獲得良好的橋體部軟組織形態,形成健康、連續且協調的軟組織輪廓。
(5)2016年1月:軟組織塑形10個月后,牙齦形態穩定,制取終印模行個性化全瓷修復。
①制取個性化印模帽:首先將臨時修復橋體取下后,酒精棉球擦拭干凈,連接相應替代體,將該裝置整體插入流動性較好的硅橡膠中,待其完全固化后,將臨時修復橋體擰松并取下,將硅橡膠內的替代體連接開窗轉移桿,在硅橡膠制取的穿齦輪廓與轉移桿之間用Pattern Resin成型樹脂(GC公司,日本)充填,待成型樹脂凝固后取下進行修整拋光,用于最終連于口內后制取印模。
②制取開窗印模:13行纖維樁修復后牙體預備,排齦后采用DMG Light+Heavy加聚型硅橡膠(DMG,德國)制取開窗式印模,比色,檢查印模制取情況,確認準確無誤后,連接替代體,涂布分離劑,注入人工牙齦材料,灌注超硬石膏。修復工藝中心運用CAD/CAM計算機輔助技術進行設計,制作個性化的氧化鋯基臺以及氧化鋯全瓷修復體(Wieland威蘭德公司,德國)。
③患者試戴個性化氧化鋯基臺,檢查基臺就位情況,咬合狀況,基臺邊緣位于齦緣下<1mm,試戴氧化鋯基底,確認基底就位良好,邊緣密合,完成永久修復體的制作。口內戴入氧化鋯基臺后,扭矩扳手加力至30N后,聚四氟乙烯封閉螺絲通道,樹脂封孔。試戴全瓷修復橋體,檢查冠邊緣與基臺邊緣緊密接觸,與周圍軟硬組織相協調,確認鄰接以及修復體顏色良好。調整咬合,靜態咬合:正中咬合時后牙區均勻接觸,輕咬合時前牙區無接觸,重咬合時輕接觸,無牙合干擾或早接觸;動態咬合:側方運動時尖牙引導或前牙組牙功能的交錯保護牙合,前伸運動是切牙引導牙合,工作側和非工作側無牙合干擾。咬合調整完畢后高度拋光,口外用硅橡膠制備預粘接代型,超聲振蕩修復體,消毒后使用自粘接樹脂水門汀于口外預粘接并戴入口內,使用牙線去除多余粘接劑。拍攝X線片,確認基臺和牙冠完全就位。
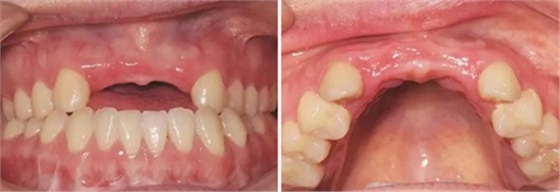
圖1 植骨術前口內正面觀 圖2 植骨術前口內頜面觀
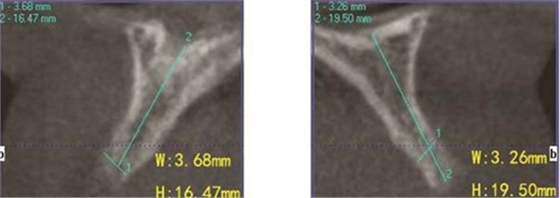
圖3 術前測量12骨量 圖4 術前測量22骨量
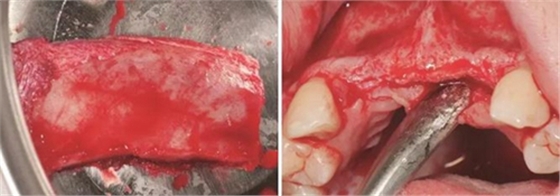
圖5 制取的髂嵴部骨塊 圖6 植骨術前牙槽嵴頂切開翻瓣

圖7 受植區固定髂骨骨塊 圖8 自體骨屑與人工骨粉混合后充填植骨間隙
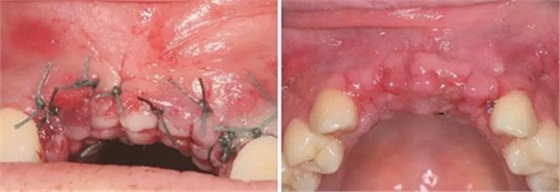
圖9 嚴密縫合創口 圖10 植骨后拆線

圖11 植骨后6月種植術前 圖12 種植術前翻瓣后見少量鈦釘螺紋暴露
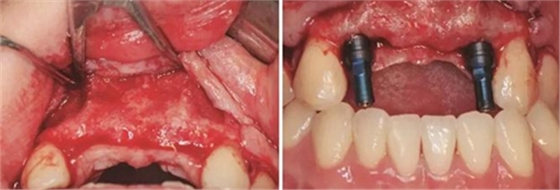
圖13 取出鈦釘后 圖14 攜帶體示植體位置方向良好
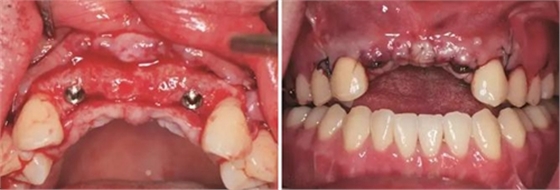
圖15 種植術后 圖16 種植后嚴密縫合創口
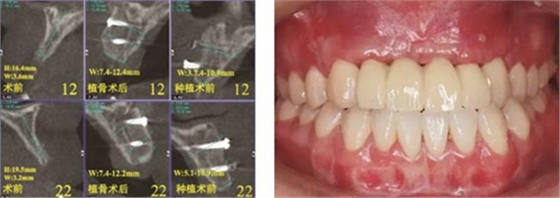
圖17 CBCT測量骨量變化 圖18 早期修復戴牙當天
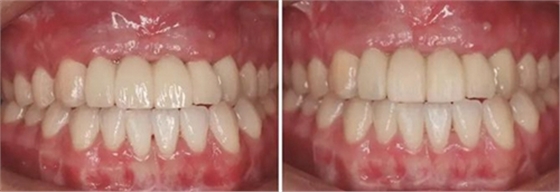
圖19 早期修復1月 圖20 早期修復2月
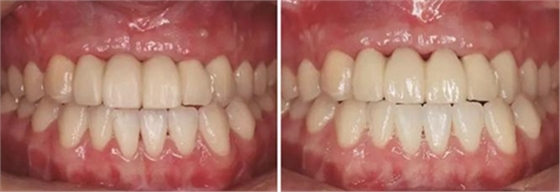
圖21 早期修復3月 圖22 早期修復3月打開三角間隙
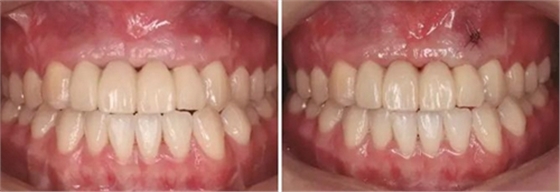
圖23 早期修復4月 圖24 早期修復7月切除軟組織增生后
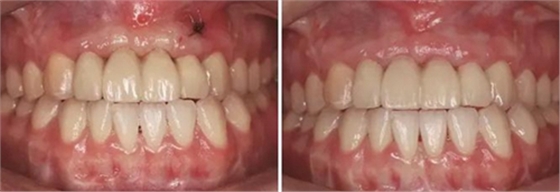
圖25 早期修復7月調改橋體部形態為卵圓形并高度拋光 圖26 早期修復8月
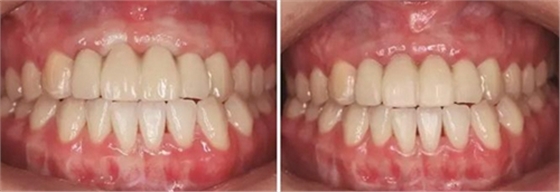
圖27 早期修復8月調改后 圖28 早期修復10月
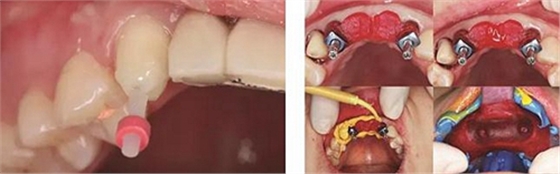
圖29 根管治療后的13行纖維樁修復 圖30 個性化轉移桿開窗取模
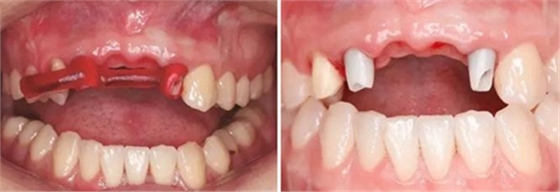
圖31 Index引導下試戴個性化氧化鋯基臺 圖32 個性化氧化鋯基臺于口內就位
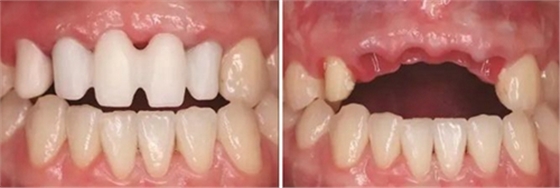
圖33 氧化鋯基底于口內就位咬合正面觀 圖34 袖口正面觀
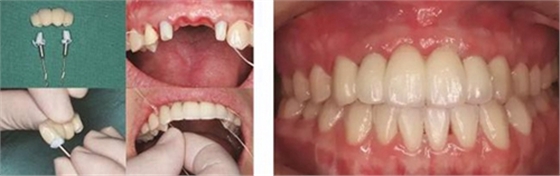
圖35 預粘接 圖36 戴入全瓷修復體正面觀
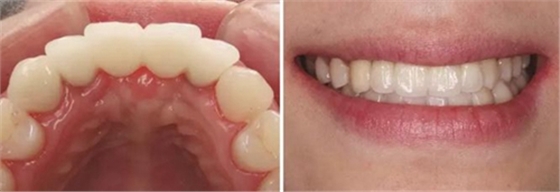
圖37 戴入全瓷修復體局部舌側觀 圖38 永久修復后微笑
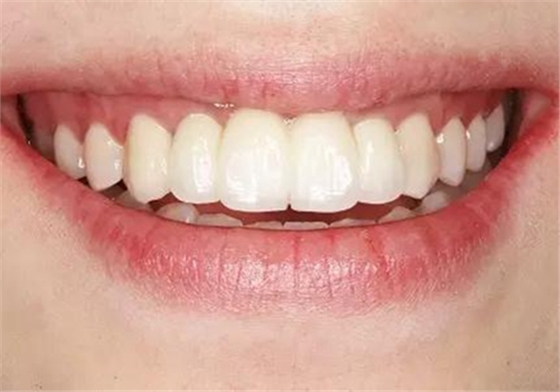
圖39 永久修復后大笑
二、結果
1、Onlay植骨后6月骨塊愈合良好,骨增量效果可靠。
2、過戴入種植體支持的臨時修復體,采用動態加壓技術,獲得了較好的軟組織穿齦輪廓。
3、通過制作個性化轉移桿,將種植體周圍軟組織的形態輪廓精確地復制并轉移到模型上,個性化制作的氧化鋯基臺及全瓷修復體,生物相容性及美學效果良好,患者對最終修復效果滿意。
三、討論
1、硬組織擴增
連續多顆牙缺失的美學區常存在軟硬組織在垂直向或水平向的缺損,當前有多種骨增量手術,包括:GBR技術、骨劈開術、自體塊狀骨移植技術等。GBR技術是種植外科常用的骨增量技術,但是,GBR技術對于嚴重骨缺損患者的骨增量效果是有限的。自體骨移植被認為是植骨的金標準,可以較好地解決此類患者骨量不足的問題,取骨部位可以是下頜骨外斜線、頦部、髂骨、顱骨等。下頜骨外斜線以皮質骨為主,比頦部可取得更多骨量,該區域骨塊致密,強度大,是理想的取骨部位,但由于患者偏瘦,下頜骨骨板較薄,取骨后容易發生下頜骨骨折等并發癥,因此考慮在髂嵴前部取骨。對于植骨量要求較大的上頜前部嚴重骨缺損,髂骨移植可獲得較大骨量。植骨后6月骨塊愈合良好,沒有發生骨壞死、骨暴露,軟組織裂開等并發癥。有學者報道使用且僅使用自體骨的移植,其半年內骨的吸收率最高可達 60%,而Bio-oss骨粉可顯著縮短成骨的時間及愈合期,自體骨可提供成骨細胞,從而誘導Bio-oss顆粒周圍的新骨形成。
2、臨時修復體與個性化轉移
種植外科盡最大可能保存或重建種植區的軟硬組織后,種植修復如何通過種植體支持式的臨時修復體對種植體周圍牙齦軟組織形態進行塑形,為最終永久修復獲得美學效果奠定基礎,仍是美學區種植修復中具有挑戰性的工作。
本病例采用聚甲基丙烯酸甲酯(PMMA)經CAD/CAM技術進行直接切削來制作臨時修復體,既有效節省技師操作的時間,也縮短了患者的戴牙時間,PMMA是一種具有強度高、韌性大、抗折斷和不易脆裂等特性的高分子聚合物。Labban等報道這種材料刺激產生的促炎性細胞因子最少,適合制作臨時修復體,其在強度、美觀、生物相容性等方面具有一定優勢,有利于牙齦的恢復,對牙齦乳頭的生長具有一定促進作用。
本病例采用了動態加壓技術來處理軟組織,在正確的位置施加一定壓力進行擠壓與引導,再通過周期性的復診,調磨臨時修復橋,創建軟組織充填的空間,最終獲得了較為理想的與周圍軟組織相和諧的連續的齦緣曲線。
完成牙齦軟組織誘導成形后,如何將新形成的穿齦形態和橋體部的軟組織形態轉移到最終的工作模型上是非常關鍵的。已知有以下三種常見方法:一是直接在口內于轉移桿與袖口間注入流動樹脂并固化制取印模;二是在口外用硅橡膠制取臨時修復體頸部形態并制作個性化轉移桿制取印模;三是在口內臨時修復體上制作固位溝,直接制取印模。本病例采用了方法二,這樣制作的個性化轉移桿完全復制了臨時修復體的穿齦形態,制取的模型上袖口形態清晰完整,效果可靠,提示該方法的可行性。有學者也指出了該方法較在患者口內直接制作個性化轉移桿而言,避免了樹脂凝固時產熱對牙齦軟組織的損傷,利于植體周圍牙齦軟組織的健康與長期穩定。
3、永久修復
在美學區的種植治療,基臺選擇也是非常關鍵的,本病例選擇了骨水平的種植體,其優點在于能夠建立個性化的穿齦輪廓,自行控制修復體邊緣的最終位置,永久修復體選擇了個性化氧化鋯基臺,生物相容性好,經牙齦塑形后軟組織形態穩定,醫生可以根據具體情況自由調整修復體的角度、位置及最終邊緣,美學效果良好。Welander等學者在2008年根據一項動物實驗發現,金合金基臺周圍的上皮屏障和邊緣骨向根方移位,而鈦和氧化鋯基臺的周圍軟組織較穩定。Passos等學者在2016年報道了一項長達12年隨訪的回顧性研究,指出使用平臺轉移技術以及氧化鋯基臺的種植修復可以在很長一段觀察時間內獲得成功,并指出這種修復方式在前牙美學區是一種可行的治療選項。
專家點評
李德超教授:美學區連續多顆牙缺失常存在垂直向或水平向軟硬組織的缺損,這些都大大增加了種植修復的美學風險。為了減少這些風險,該病例硬組織應用了自體骨塊和人工骨粉混合移植,減少了移植骨的吸收率。軟組織通過對臨時冠進行動態加壓來獲得理想的牙齦外形。為獲得良好的美學效果,基臺的選擇也至關重要,該病例選擇了個性化氧化鋯基臺,減少了后期由于牙齦萎縮而帶來的美學問題。
來源:普潔學習中心


