原創: 閆凱嫻,李紓 國際口腔醫學雜志 1周前
作者:閆凱嫻,李紓
作者單位:山東省口腔組織再生重點實驗室 山東大學口腔醫院牙周病科 濟南 250012
本文發表于《國際口腔醫學雜志》2019年2期:177-185。
[摘要] 牙齦是眾多全身系統性疾病的首發及好發部位,多數患者因牙周病損就診,卻忽略了全身系統性疾病的診斷和治療。作為牙周病學專科醫生應有全局觀念,針對患者出現的牙周病損,既要做到對癥治療,也要做到對因治療,糾正引起牙周病損的全身系統性因素,使牙周病損得以徹底解決。本文將全身系統性疾病所伴發的非牙周病性齦病損,按照常見的“增生、出血、潰瘍/糜爛”三大臨床表征作一綜述。
由于牙菌斑生物膜的持續存在,慢性牙齦炎/牙周炎成為牙齦組織的主要病理性損害,目前臨床上已得到了廣泛的重視與合理的治療。但除一般意義的牙周組織疾病外,很多其他疾病如黏膜病、系統性疾病都會伴發牙齦損害,甚至以牙齦損害為首癥,容易與牙周病相混,需進行鑒別診斷。1999年牙周病分類國際研討會分類法將牙齦病分為菌斑性牙齦病和非菌斑性牙齦病,其病因可能為牙菌斑、特殊細菌(淋病奈瑟菌、蒼白密螺旋體等)、病毒感染(如皰疹病毒)、真菌感染(念珠菌感染、組織胞漿菌病等)、藥物影響(藥物性齦肥大或齦炎)、全身因素影響(青春期齦炎、伴糖尿病的齦炎等)、營養不良影響(維生素C缺乏性齦炎)、遺傳(遺傳性牙齦纖維瘤病)、創傷、變態反應、異物反應等。牙齦病損臨床表現為牙齦色、形、質的變化,如牙齦增生腫大、牙齦退縮、顏色變化伴隨出血、色素沉著、剝脫性改變、假膜等。有關牙周病的文獻資料[1]顯示,牙齦固有的疾病和其他疾病的齦表征可達150多種。本文將具有鑒別診斷意義的非牙周病性齦病損,按照常見的“增生、出血、潰瘍/糜爛”三大臨床表征,具體闡述可能出現的全身系統性疾病。
1、以牙齦增生為主的牙齦損害
牙齦增生是牙齦疾病最常見的臨床表征之一,可表現為局限性和廣泛性牙齦增生。發生于牙齦的局限性反應性增生物,一般局限于單個牙或2個鄰牙的牙齦,有蒂或無蒂,無特異性組織學病變[2]。可表現為瘤樣病損,如妊娠期齦瘤、血管性或纖維性齦瘤、化膿性肉芽腫、外周性巨細胞肉芽腫、牙齦囊腫、急性牙齦膿腫等;也可表現為腫瘤性疾病,如纖維瘤、脂肪瘤、乳頭狀瘤、施萬細胞瘤等。局限的病變不易誤診且能得到及時有效的治療。
廣泛的牙齦增生包括區域性牙齦增生和全口牙齦增生。臨床常見炎癥性、藥物性、遺傳性齦增生,一般有明顯的口腔局部刺激因素、藥物史或家族史。而其他系統疾病引起的牙齦廣泛增生,可能伴有或不伴有口腔局部因素,容易忽略全身因素而被誤診為牙周疾病。本節針對可能首發于口腔、在臨床中應與牙周病進行鑒別診斷的系統性疾病歸納其臨床特征和診療要點。
1.1 髓細胞肉瘤/粒細胞肉瘤
髓細胞肉瘤(myeloid sarcoma,MS)/粒細胞肉瘤(granulocytic sarcoma,GS)可作為一個單發病變或伴發急性髓系白血病、骨髓異常增生綜合征、骨髓增生性腫瘤等,也可能是急性髓系白血病復發的首發癥狀[3,4]。MS發病率低,但誤診率高達25%~47%[5]。MS可發生于皮膚、骨、胃腸道、上呼吸道等多個部位,據報道[3]有16%的病例發生于頭頸部,但口腔內MS非常罕見,從1981—2014年MS病例報道[6]顯示只有45例MS發生于口腔。MS常見的口腔表征為多發腫瘤或牙齦增厚,上下頜牙齦是最常見的受侵犯部位。根據目前的文獻[6,7,8]報道,只有3例是以上下頜牙齦廣泛增生為其臨床表現,當MS不伴有外周血象的異常改變及全身的淋巴轉移傾向時,極易誤診為炎癥性或增生性疾病,但牙周常規治療收效甚微。
MS只有依靠組織病理檢查及免疫組織化學分析才能確診。組織學上MS表現為具有不規則的核輪廓,泡狀染色質,核仁明顯和核分裂像多見的形態較為單一的多面形細胞,其診斷因形態學特征不一致而復雜化。免疫組織化學對MS的診斷和鑒別診斷起著關鍵性作用,因標記物髓過氧化物酶(myeloperoxidase,MPO)被公認為是髓系特異性抗原,陽性率可達77%~97%[7],是識別髓外髓系肉瘤最有幫助的標志物。此外Lysozyme、CD68、CD15、CD43、CD117等標記物也可輔助診斷MS。
研究[9]表明,大多數MS在發病1~25個月后會伴發急性髓系白血病,所以早期確診和治療至關重要。MS的治療以全身化療為最佳方案,因其能夠有效預防MS轉歸為急性髓系白血病,延長患者生命。口腔病變可局部手術切除和放射治療,制定個性化治療方案。
1.2 原發于牙齦的非霍奇金淋巴瘤
非霍奇金淋巴瘤(non-Hodkin’s lymphoma,NHL)是一組起源于淋巴組織的惡性腫瘤,是一種較常見的惡性腫瘤,最常見的臨床表現為無痛性、進行性淺表淋巴結腫大,以頸部多見。口腔頜面部可能伴發的損害有牙齦腫脹、唇部腫脹、皮膚紅斑、口腔潰瘍、壞死性損害、骨破壞等,容易誤診為良性的口腔或牙源性病變,如牙周疾病、化膿性肉芽腫、骨髓炎和鱗狀細胞癌等惡性腫瘤[10,11,12]。原發于口腔的NHL約占結外NHL的3%,但NHL伴發口腔病變的患者常常首診于口腔科[13]。NHL可累及口腔骨組織及軟組織,發生于牙齦的結外NHL罕見[14],最常見的臨床表現為長期不愈的牙齦腫脹,可伴發潰瘍,其他癥狀有疼痛、口腔異味、感覺喪失、黏膜褪色等[10],或表現出與牙齦急性壞死和炎癥性損害極其相似的病損特征[15]。
口腔NHL罕見,早期沒有典型的臨床特征,且臨床表現多樣,常規檢查并無特異性,臨床很容易誤診為良性病變或反應性病變,故大多數患者在早期不易被發現,當患者經常規治療后癥狀和體征未見改善時,有必要進行組織活檢[13]。然而淋巴瘤細胞變異性很高,增加了診斷的難度。對可疑患者盡早做組織病理學檢查,應注意取材部位和范圍或多次取材以便確診,提高確診率以免延誤治療。原發和繼發免疫缺陷患者均容易發生NHL,如人類免疫缺陷病毒(human immuno-deficiency virus,HIV)感染、器官移植、先天免疫缺陷、干燥綜合征和類風濕關節炎等[12],而且口腔的NHL損害可能是獲得性免疫缺陷綜合征(acquired immune deficiency syndrome,AIDS)的首發表現[16]。NHL經確診后應轉入腫瘤科進行治療。
1.3 肉芽腫性疾病
肉芽腫性疾病的口腔表征為突出于黏膜表面的結節、腫脹或潰瘍,可發生于唇、頰、舌、腭、牙齦,單發或多發,多伴有全身癥狀。發生于牙齦的肉芽腫性疾病以牙齦增生腫大為主要臨床表征,常伴發出血、潰瘍損害(表1)[17],其中克羅恩病(Crohn’s disease,CD)、漿細胞肉芽腫(plasma cell granuloma,PCG)、韋格納肉芽腫(Wegener’s granulomatosis,WG)危害性較強且可能發生誤診。

1.3.1 CD CD是一種發生于消化道黏膜的慢性復發性肉芽腫性炎癥,從口腔至肛門各段消化道均可受累,但以末端回腸發病最多見。CD的發病率估計為(1~4)/10萬人[18]。CD的口腔病損可表現為牙齦肉芽腫、小結節及齦增生,亦可表現為色澤發紅、表面呈顆粒狀;口腔黏膜的線狀潰瘍,好發于前庭溝,伴有條索狀增生皺襞或結節樣增生;唇可發生彌漫性的腫脹硬結。
CD的口腔病變可能先于腸道疾病,且作為組織學診斷的來源,口腔檢查在CD的早期診斷中起著重要的作用[18]。當CD首發于口腔或者只有口腔癥狀時,需口腔局部系統檢查結合全身病史及相關檢查,及時作出診斷。CD的診斷標準為口腔黏膜線狀潰瘍、回腸末端局限性腸炎、X線檢查腸管狹窄。
CD目前以保守治療為主。在腸道癥狀發作期患者應臥床休息,進食富含營養的流食,可用抗生素控制感染,全身癥狀嚴重時可用糖皮質激素緩解癥狀。口腔局部可用氯己定、西帕依固齦液漱口,結合外用重組人表皮生長因子等。嚴重者可局部注射曲安奈德或潑尼松龍以緩解癥狀。
1.3.2 PCG PCG又名漿細胞齦炎、漿細胞齦口炎,是良性、炎癥肉芽腫性病變,組織特征為肉芽腫并有大量密集的成熟漿細胞浸潤,不同于漿細胞肉瘤。病因不明,可能是一種超敏反應,而又區別于普通的菌斑性齦炎。PCG臨床表現為牙齦鮮紅、增生腫大、極易出血,在臨床上與白血病、HIV感染、盤狀紅斑狼瘡、瘢痕性類天皰瘡相似,必須通過血液檢查來區分,所以早期的正確診斷對PCG的治療至關重要[19]。
PCG的鑒別診斷非常重要。 由于缺乏皮膚損害、無Nikolsky征象,大多數皮膚黏膜疾病被排除。患者對牙周初步治療的反應性差時,應進一步進行組織活檢以確診。
PCG的治療主要為去除可疑的過敏源,同時進行牙周系統治療,必要時行牙齦修整術。
1.3.3 WG WG是一種壞死性肉芽腫性血管炎(granulomatosis with polyangitis,GPA),屬自身免疫性疾病,罕見,在中國發病率至少為1.94/10萬人[20]。WG主要侵犯上、下呼吸道和腎臟,臨床常表現為鼻和副鼻竇炎、肺病變和進行性腎功能衰竭,還可累及關節、眼、皮膚、心臟、神經系統及耳等。據報道[21]有10%~62%的病例累及口腔,表現為非典型的牙齦增生或潰瘍性損害,有人稱之為顆粒狀增生性齦炎或“草莓狀齦炎”。口腔損害常被忽視,卻可能是WG的首發癥狀[22],其中首發于牙齦的約占5%~6%[21]。
有研究[23]認為,未經治療的WG患者預后很差,90%以上可能會在2年內死亡,死亡原因通常是呼吸衰竭和(或)腎功能衰竭。所以,早期診斷、早期治療對WG預后意義重大。WG的臨床診斷應重視口腔損害-牙齦增生或壞死性肉芽腫性潰瘍、潰瘍深大且無明顯疼痛,仔細詢問病史,憑借WG典型的臨床表現——上呼吸道病變、肺部病變及腎炎三聯征,并結合病理檢查或抗中性粒細胞胞質抗體(antineutrophil cytoplasmic antibodies,ANCA)的血清學檢查以確診,組織病理表現為壞死性血管炎和肉芽腫性炎癥。
WG一般采用糖皮質激素聯合環磷酰胺治療方案即可取得良好控制。對于某些難治性WG,在對上述治療方案反應性差或有明顯不良反應時,可以試用腫瘤壞死因子-α拮抗劑類的生物制劑(依那西普等)治療,可能會取得良好療效[24] 。口腔局部治療同CD。
2、以牙齦出血為主的牙齦損害
少數牙齦出血是全身性疾病在口腔中的表現,若牙齦出血經常規牙周治療后未緩解,或炎癥程度與出血情況不相符,需考慮是否存在全身因素,包括血液疾病、肝腎功能異常、高血壓、服用抗凝藥物等。以下就危險性高、容易誤診的全身系統性疾病歸納其臨床特征和診斷要點。
2.1 白血病
白血病是一種常見的惡性血液系統疾病 ,發病率大約6.7/10萬[25],各型白血病均可出現口腔損害,其中以急性髓系白血病最常見。常見的全身癥狀有乏力、發熱、感染、皮膚及黏膜出血、骨關節痛[26,27]。白血病的常見口腔表現包括自發性牙齦出血、牙齦腫脹、口腔潰瘍、瘀斑,還可出現牙齦壞死、牙周炎、牙齒松動、牙痛等。Lynch和Ship[28]歷時10年對155例白血病患者的研究顯示:瘀斑或出血(56%)、潰瘍(53%)和牙齦增大(36%)是白血病最常見的首發臨床表征,在后期最常見的口腔表征為出血或瘀斑,而且急性白血病伴發出血傾向或瘀斑的患者生存時間短于無出血傾向及瘀斑的患者。牙齦病損的特征表現為松軟水腫易出血[29]或明顯增生腫大,病變波及牙間乳頭、邊緣齦和附著齦,外形不規則,表面光亮。牙齦過度生長可能會不同程度地覆蓋牙齒而妨礙口腔的基本功能和美觀[30]。
牙齦是白血病常波及的部位之一,很多患者因牙齦出血和牙齦腫脹而就診。若患者表現出典型的白血病臨床癥狀,切忌行牙齦手術和活檢,應及時做血細胞分析及血涂片檢查,也可借助骨髓檢查做出明確診斷。
白血病需轉診至內科,與血液科醫生密切配合治療。口腔病損以保守治療為主,牙齦出血應壓迫止血和藥物止血,全身情況允許時可行簡單潔治術,但要避免組織創傷,同時應進行口腔衛生指導,加強口腔護理。
2.2 AIDS
AIDS是由HIV感染引起的CD4+T淋巴細胞減少為特征的進行性免疫功能缺陷,并繼發各種機會性感染、惡性腫瘤和中樞神經系統病變。據統計,截至2011年底,我國現存活感染者和患者約78萬人,且呈上升趨勢[17]。大多數HIV感染者會出現各種口腔損害,甚至有些出現于感染早期。常見的牙周組織病變有:1)自發性牙齦出血或刷牙后出血,口腔局部治療無效;2)牙齦線形紅斑,常表現為牙齦緣明顯的火紅色線狀充血帶,界限清楚;3)急性壞死性牙齦炎、牙周炎,短期內出現牙齦潰瘍、壞死,牙槽骨破壞,伴明顯疼痛。
當患者以“牙齦出血”或“牙周炎”就診時,要準確判斷病損特征——牙齦線性紅斑、牙齦出血、壞死性齦炎,仔細檢查口腔其他部位,確定是否伴發白色念珠菌病、毛狀白斑、Kaposi肉瘤等表現,并仔細詢問病史。若懷疑為HIV感染應要求患者做HIV檢查(HIV抗體檢測最常用),輔以免疫功能檢查(外周血淋巴細胞計數、CD4+細胞計數等)。受檢血清初篩試驗陽性,確診試驗陽性者即可診斷為HIV感染。
一經確診,應轉入傳染病中心治療。口腔病損可對癥治療,進行常規潔治刮治術,操作時應動作輕柔,術后用0.12%~0.2%氯己定含漱液沖洗或含漱;全身給以抗菌藥,首選甲硝唑。
2.3 特發性血小板減少性紫癜
造血系統疾病,如白血病、血友病、再生障礙性貧血可引起牙齦出血,但都有明顯的全身癥狀,牙齦或口腔黏膜出血是臨床表現之一,尤其是急性白血病和再生障礙性貧血往往表現為急性病程,相對而言,特發性血小板減少性紫癜(idiopathic thrombocytopenic purpura,ITP)更易被忽視,應提高警惕。
ITP是一組免疫介導的血小板過度破壞所致的出血性疾病,血小板計數一般低于100 000 μL-1。ITP發病率低,成年人發病率(1.6~3.9)/10萬,患病率約50/10萬人,以女性和老年人居多[31,32]。ITP可無臨床癥狀或伴有瘀點、瘀斑等輕微癥狀緩慢發展,也可表現為急性嚴重出血[33]。牙齦自發性出血常為本病的早期表現,且出血量大、持續時間長、不易止住,刷牙、吮吸、潔牙、拔牙或輕微外傷會加重出血[17]。一般來說,ITP患者在血小板計數超過50 000 μL-1時無癥狀[34],但有文獻[35]報道,自發性牙齦出血患者血液學檢查除血小板數量(2 000 μL-1)外其他指標均在正常范圍內。一些嚴重的ITP(血小板低于10 000 μL-1)無出血表現,可能與抗體對血小板的破壞導致幼稚血小板產生增加有關[34]。因此,ITP更易漏診和誤診。
ITP診斷和鑒別診斷需特別強調病史、體格檢查、血細胞計數、血涂片檢查和自身抗體篩查的重要性[36]。根據病史,牙齦自發出血、廣泛出血累及皮膚、黏膜及內臟,多次檢驗血小板減少、脾不大、出血時間長、血塊收縮不良等即可作出診斷[17]。
ITP需要轉入血液科進行全身治療。口腔局部以保守治療為主,牙齦出血者可用牙周塞治劑、吸收性明膠海綿、紗布壓迫止血,或用腎上腺素、凝血酶、云南白藥等藥物,或注射維生素K1、K3等止血劑,嚴重者可縫合止血。此外,要維護口腔衛生,可用1%~3%過氧化氫等漱口劑含漱。
2.4 壞血病/維生素C缺乏癥
壞血病/維生素C缺乏癥是由于長期維生素C攝入不足導致的系統性疾病。最初發生于長時間海上航行的水手,長期缺乏維C導致牙周組織自發性出血和牙齦異常增大。現代社會很少發生[37],因此患者初診時維生素C缺乏癥極易被忽略。偶有報道導致牙齦損害-牙齦出血或伴發牙齦增生肥大的維生素C缺乏病例[37,38,39],包括單純維C缺乏[37,38],也可合并代謝障礙及牙周炎癥[39],后者更因維C缺乏病因不明確、癥狀不明顯而增加了診斷難度。
典型的壞血病往往有明確病因且有典型的全身癥狀和口腔表征。全身癥狀有乏力、虛弱、厭食、營養不良、皮膚瘀斑及內臟出血癥狀、骨關節肌肉疼痛等。牙齦炎、牙齦出血糜爛是壞血病典型的口腔表征,也是疾病早期的突出表征,對疾病的早期診斷有指導意義。
壞血病可以多種方式呈現,易被誤診而延誤病情,甚至危及生命[37]。因此,掌握壞血病可能引起的牙齦損害至關重要,需詳細詢問口腔及全身病史、藥物史、家族史以及飲食習慣,若已排除其他因素,可進行血清抗壞血酸水平的測試(正常范圍,0.4~1.0 mg·dL-1)。血清抗壞血酸水平低于0.25 mg·dL-1證實患有壞血病[40]。壞血病的治療應將牙周治療與專科治療相結合。
2.5 以牙齦出血為首發癥狀的鼠藥中毒
出現牙齦變化的中毒性疾病有鉛中毒(口內金屬味、鉛線)、汞中毒(口內金屬味、牙齦紅腫、汞線)、磷中毒(蒜樣口臭、牙齦炎、牙周炎)、鉍中毒(鉍線)、鉈中毒(牙齦糜爛、充血水腫),這些中毒都可通過職業史、接觸史或藥物史及典型的臨床癥狀進行診斷,結合實驗室檢查即可確診。有文獻[41]報道1例鼠藥中毒患者以牙齦出血為首發癥狀,病史、體格檢查及血常規檢查均無明顯異常,癥狀輕,發病緩慢,故未予重視,單純考慮為牙齦炎癥引起的局部出血,導致后期病情發展嚴重出現皮膚瘀斑、血尿,最終確診為鼠藥中毒。因此,在牙周病的診斷過程中應加強與此類中毒性疾病的鑒別診斷。
3 以潰瘍/糜爛為主的牙齦損害
3.1 剝脫性齦病損
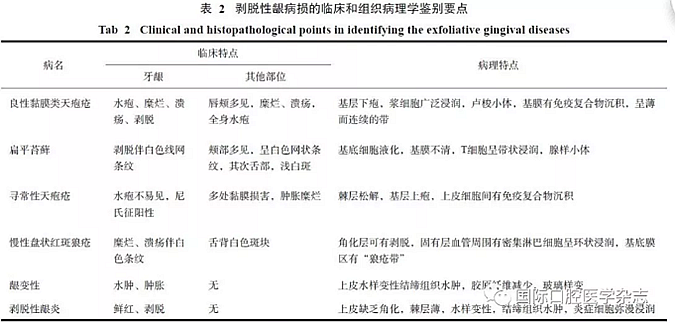
剝脫性齦病損是臨床較常見的齦組織疾病,臨床特征為牙齦鮮紅、光亮或表皮剝脫糜爛,也可出現水皰、水腫或腫脹、齦潰瘍、創面易出血等癥狀,局限于齦組織,常出現在唇頰側牙齦。常見的疾病有類天皰瘡、扁平苔蘚、天皰瘡、系統性紅斑狼瘡、齦變性以及剝脫性齦炎,根據臨床特征及病理特點可做出鑒別診斷(表2)[1]。所有剝脫性齦病損都要注意消除局部刺激因素,仔細施行牙周潔治刮治,保持口腔衛生。制定詳細治療計劃,綜合局部和全身治療減緩疾病進展。
3.2 粒細胞缺乏癥
粒細胞缺乏癥指外周血白細胞計數持續低于2.0×109 L-1,中性粒細胞絕對值低于0.5×109 L-1的一類病癥,發病急促,病死率高達7%~10%[42]。粒細胞缺乏癥往往伴隨疲乏、頭暈、寒戰、高熱、頭痛等非特異性癥狀,口腔病損是粒細胞缺乏癥的重要診斷依據,口腔黏膜是粒細胞缺乏癥的好發部位,而且可能是首發部位[42],最常見表現為潰瘍、嚴重的牙齦炎和牙周炎[43]。牙齦可出現多處潰瘍或者壞死,并且容易累及腭和扁桃體,應注意全面檢查。先天性粒細胞缺乏癥少見,曾有文獻[44]報道1例重型先天性中性粒細胞缺乏癥伴牙周損害,患者雖年幼但牙周破壞嚴重且進展迅速,導致牙齒早失。
當患者以牙周損害為主訴來就診時,應根據上述典型的口腔表征詳細詢問病史、藥物史,認真考慮全身系統性因素,通過血象和骨髓象檢查結果進行確診。
短時間內提高粒細胞數量及防治感染是治療粒細胞缺乏癥的關鍵。牙周醫生應進行口腔衛生宣教,黏膜病損處可采用2.5%~3%的過氧化氫和2%氯己定交替沖洗,在潰瘍面上涂粒細胞集落刺激因子(granulocyte-colony stimulating factor,G-CSF)[45];患者全身情況耐受時(中性粒細胞計數>1.5×109 L-1),擇期行齦上潔治及齦下刮治,減少感染,進而轉入牙周維護治療[46]。
3.3 口腔牙齦結核病
結核病是由結核分枝桿菌侵犯引起的慢性消耗性疾病。據統計,中國有結核患者450萬人,肺外結核占全部結核的10%~20%[47],發生于口腔的結核僅占結核病例的0.1%~5%[48]。口腔結核是由結核分枝桿菌侵犯黏膜引起的慢性感染疾病,發病率較低,臨床癥狀不典型,常表現為無復發史的長期不愈的潰瘍,可發生在口腔黏膜任何部位,也可伴發牙齦廣泛性增生,所以誤診和漏診的可能性極大,曾有文獻[49]報道在1組132例口腔頜面部結核的分析中,首次診斷與最終診斷符合率僅為22.72%(30/132)。
發生在牙齦的結核易被誤診為慢性牙周炎[50],其中,單純表現為牙齦增大的原發性結核病極為罕見,可綜合發熱,乏力,食欲不振和體重減輕的病史予以初步診斷[51]。口腔結核損害的確診需經組織病理學檢查,可見典型的結核結節-中央為干酪樣壞死,其外周圍繞上皮樣細胞,最外層為淋巴細胞浸潤。若取材部位不佳或患者病損不典型,病理檢查無法得出明確的診斷時,首選胸片輔助檢查,因絕大部分的口腔結核繼發于肺部結核。結核史或結核接觸史、結核菌素純蛋白衍生物試驗、細菌學檢查均有助于口腔結核病的診斷。此外,結核病也屬于AIDS常見的機會性感染,而結核分枝桿菌感染也會加速HIV感染的進程,應引起足夠重視[52]。口腔結核一旦確診,應轉入專科醫院進行治療。
3.4 外陰-陰道-牙齦綜合征
外陰-陰道-牙齦綜合征(vulvovaginal-gingival syndrome,VVGS)是一種黏膜糜爛型扁平苔蘚。外陰、陰道及口腔黏膜發生慢性炎癥性紅斑和糜爛,部分患者終末期出現外陰結構破壞、陰道狹窄和口腔黏膜纖維化。曾有調查[53]顯示:VVGS在扁平苔蘚中的發病率為12.7%(16/126)。因受累的口腔黏膜以牙齦多見,且病情復雜,病程緩慢,預后較差,需引起高度重視。
VVGS的牙齦病損呈帶狀紅斑,局限或廣泛地分布于游離齦及附著齦,因上皮剝脫而呈糜爛外觀,局部腫脹使前庭的齦溝變淺,觸痛明顯,刷牙易出血。雙側頰黏膜亦常受累,偶見于舌、硬腭、唇及口底黏膜等部位[54,55]。外陰常表現為邊界清晰、分布對稱的糜爛性紅斑。陰道首發癥狀為性交疼痛和性交后出血,口腔、外陰和陰道損害可先后或同時發生。VVGS患者常合并皮膚和指(趾)甲的扁平苔蘚改變[56]。VVGS并非罕見,一方面因未綜合考慮不同部位的體征,另一方面VVGS初發常只累及一兩處黏膜(如口腔或外陰),不易在早期確診[56]。VVGS診斷標準為外陰、陰道和口腔黏膜均具有紅斑糜爛等扁平苔蘚的臨床表現,且至少1個部位的受累黏膜活檢標本符合扁平苔蘚的組織病理學特征[57]。VVGS應轉至黏膜科或皮膚科進行治療,早期恰當治療可緩解癥狀并阻止瘢痕形成。一些研究表明,牙周治療可以改善與扁平苔蘚有關的臨床癥狀,減輕不適。因此,建議患者行常規牙周基礎治療及后續的牙周維護治療。
綜上所述,伴發牙齦病損或以牙齦病損為首發癥狀的、容易被誤診為牙周病的疾病大致可分為伴發牙齦增生、牙齦出血及牙齦潰瘍/糜爛3類,很多疾病伴發的牙齦損害往往不是單一損害,如白血病、壞血病既可引起牙齦增生又可引起牙齦出血,原發性口腔結核病既可引起牙齦潰瘍性損害又可引起牙齦增生,此類病癥更容易誤診為牙周疾病。故除了掌握牙周病的臨床特點,必須熟悉侵犯牙齦組織的其他疾病的特點,特別對首發于牙齦組織的其他系統疾病盡早作出正確診斷,及時轉入相關科室或醫院進行治療。
4、參考文獻(略)




