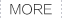高清圖解|游離牙齦(FGG)的獲取與移植技術
(一)游離牙齦(FGG)移植的臨床意義:
種植體植入和基臺連接后的軟組織愈合形成的穿齦區域由咀嚼(角化)或襯里(非角化)黏膜組成。角化黏膜(KM)寬度從種植體周圍黏膜邊緣到膜齦聯合處,包括游離和附著的黏膜。目前的研究發現在角化黏膜不足的種植體周圍出血、黏膜炎癥或探診深度增加的比例升高(圖1)
在KM<2 mm的患者中,罹患種植體周圍炎的風險更高。今天,更多的專家傾向將KM不足作為種植體周圍炎的局部風險因素,建議根據不同的種植位點采用游離牙齦移植技術(多用于后牙區);或者結締組織移植、上皮-結締組織聯合條帶技術(多用于美學區)改善角化黏膜(KM)寬度,確保種植修復的長期成功。游離牙齦移植(FGG)技術是口腔種植醫生必須掌握的軟組織處理技術之一。
(二)冰鮮標本FGG獲取與移植操作要點:
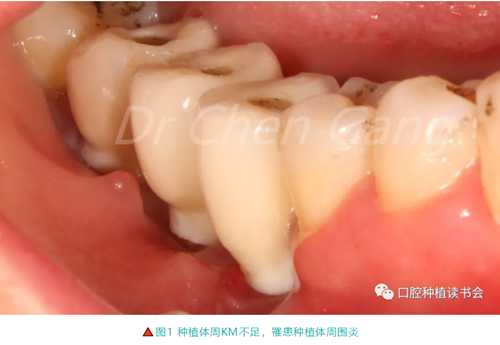
2.1 在上頜標記取瓣輪廓;根據需求多1-2mm(圖2)
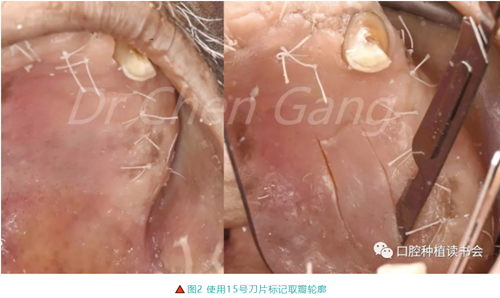
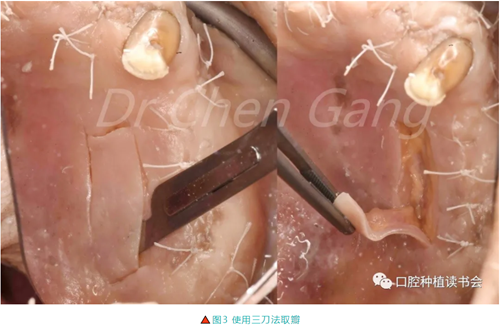
2.2 圓鈍等厚邊緣預備,使用改變角度的三刀制備法取FGG(圖3)
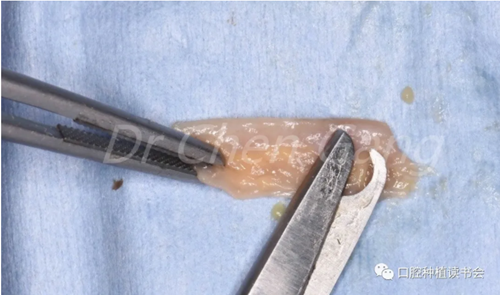
2.3 修剪FGG(圖4)
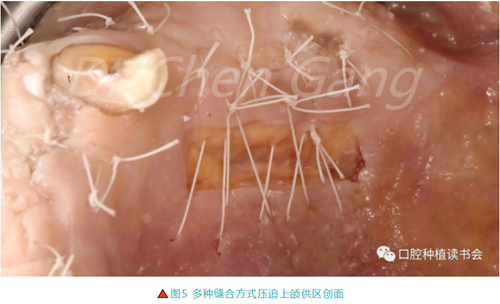
2.4 創面加壓:使用垂直+交叉褥式縫合上頜供區(圖5)
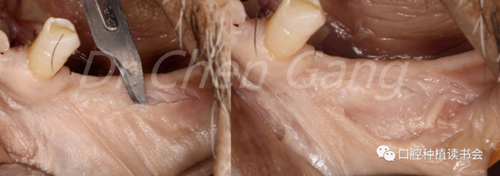
2.5 在移植區膜齦聯合線處做半厚切口(圖6-左);上皮下潛行分離(圖6-右)
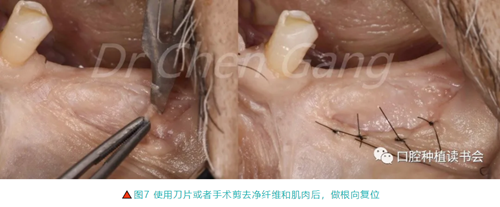
2.6 制備移植區骨膜創面:去盡彈性纖維及肌肉(圖7-左),然后根向復位:將邊緣錨定于根方骨膜(圖7-右)
2.7 使用在邊緣的間斷縫合定位FGG(圖8)
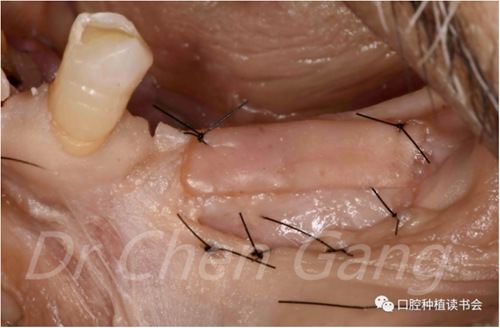
2.8 采用褥式加壓縫合FGG緊密固定在移植區(圖9)
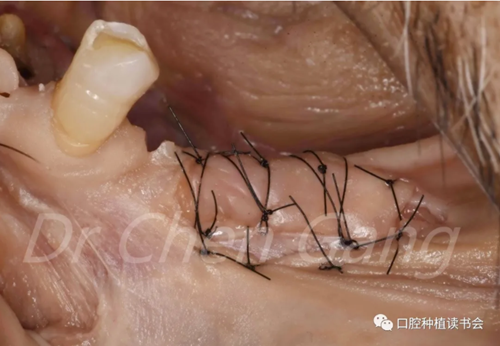
(三)FGG游離牙齦案例分享:
3.1 患者情況及口內檢查:
患者為40歲女性,左下后牙缺失5年,要求種植修復。
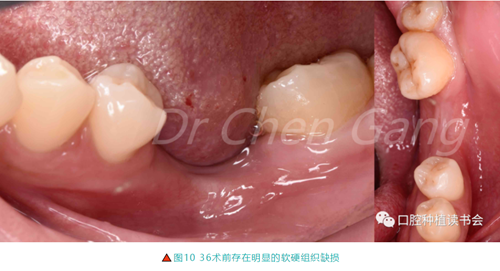
口內檢查:36缺失,存在明顯的軟硬組織缺損(圖10)
3.2 36種植及骨增量流程:
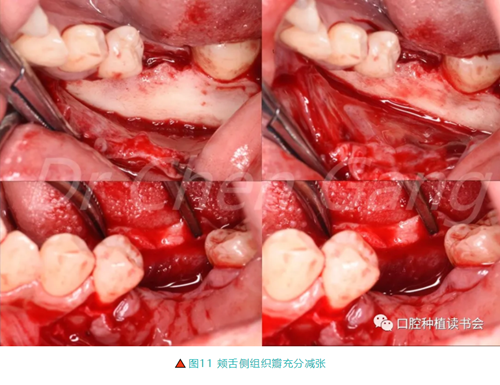
3.2.1 36翻全厚瓣后,行頰側及舌側組織瓣松解(圖11)
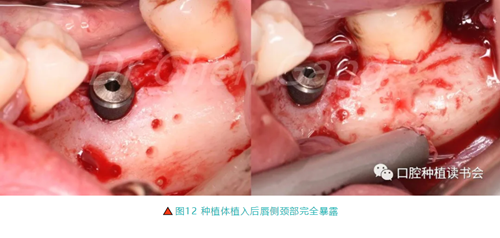
3.2.2 植入ASTRA種植體,頰側皮質骨開孔(圖12-左),取自體骨屑(圖12-右)
3.2.3 將取出的大量自體骨屑與DBBM骨粉混合形成骨移植物(圖13)

3.2.4 在種植體唇側植骨,覆蓋膠原膜,膜釘固定后,水平褥式+間斷縫合關閉創口(圖14)

3.3 FGG獲取與移植:
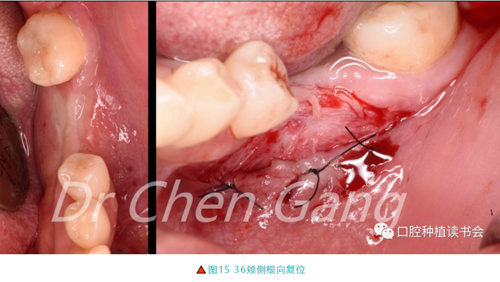
3.3.1 植骨術后術后4個月,牙槽嵴寬度顯著增寬,但頰側附著齦寬度不足,行根向復位瓣(圖15)
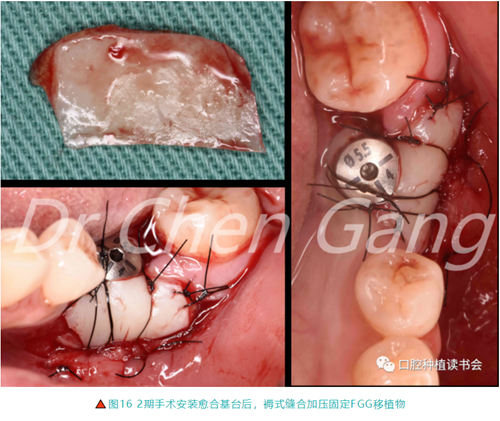
3.3.2 上腭取游離牙齦,移植于36頰側(圖16)
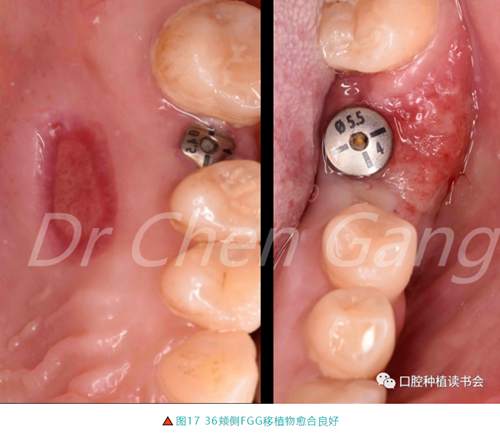
3.3.3 術后2周,上腭供區、36頰側移植區均愈合良好(圖17)
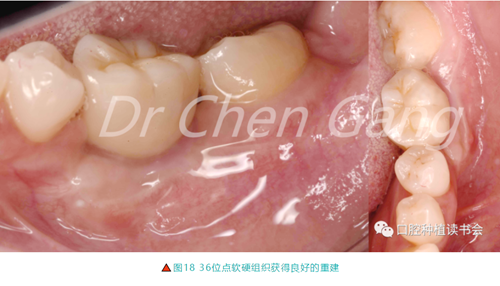
3.4 36位點軟硬組織重建效果評價:
36最終修復完成后,獲得了適宜的軟硬組織增量(圖18)
對于后牙區角化齦不足的患者,使用游離牙齦(FGG)移植可以獲得充足的角化齦寬度,利于患者的清潔與菌斑控制,對確保長期穩定的種植修復效果意義重大,是每個種植醫生都必須掌握的臨床技能。
來源;口腔種植讀書會
作者:陳鋼博士 崔廣博士