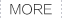【牙科學堂】復合樹脂修復系列問題分析及解答 科貿嘉友收錄
一、復合樹脂修復之“白線”
在我們口腔科給病人行牙齒樹脂修復時,讓我們頭疼的一個問題就是,樹脂與牙體顏色匹配很好,牙體恢復形態、塑形也很好,偏偏在拋光時(或后)發現樹脂與牙體接觸邊緣出現一“白線”。白線的出現可引起繼發齲、修復基牙敏感(活髓牙)、修復體脫落、色素沉著……
按著以下的操作,在一定程度是可以預防白線的出現:
1、備洞前,進行患牙以及前后鄰牙的各個牙體軸面的清潔,初步去除污垢,從而隔離污染。(潔牙機、粗拋刷清潔)
粗拋刷:

2、備洞時,洞邊緣的無基釉或薄壁弱尖沒有有效的去除。可以在備完洞后,沿著洞緣然后用紅標或者黃標車針沿著洞沿進行拋光。(紅標車針可以選擇火焰狀的FO-30F或者FO-22F、EX21F,再到對應的黃標車針,有條件的可再加硅膠拋光杯、或拋光擦進行洞緣拋光)
Kerr 拋光系統
3、在涂粘結劑時,或許邊緣處的粘結劑殘留過多。在動態涂粘結劑后,可以用小海棉輕輕擦除多余的粘結劑,再用氣槍溫和微吹。
4、“C因素”問題,充填C因素高。即粘結面積/非粘結面積比值高的窩洞時,使用分層充填和分布固化方式可有效減少聚合收縮應力,所以我們操作中應盡量減少樹脂粘結面積,建議使用“分尖堆塑修復術”,保證堆塑的每層樹脂厚度不超過2mm,并且每次堆塑時接觸的牙面數達到最小,避免大塊樹脂、大接觸面積的充填。
5、光固化照射問題,建議避免使用“快速模式”,即一直強光照射,建議使用“漸進模式”,減少“C因素”而引起的樹脂聚合收縮因素。同時建議光固化導光頭與復合樹脂的距離在3mm以內時固化,照射距離遠時需延長照射時間。
Kerr 光固化機

6、在堆塑洞緣樹脂時,樹脂沒有被壓實緊貼牙體,樹脂與牙體間殘有微滲漏,所以堆塑洞緣樹脂時,充填器需輕輕側壓樹脂(可用貂毛筆或干凈的粘結劑棒輕掃樹脂。)
粘結劑棒:

貂毛筆:


(左邊是日進的貂毛筆,右邊是技工的貂毛筆,個人覺得不管是性能還是價格都優于日進的)
7、后牙(或咬合面),樹脂堆塑過多,導致調合時去除過多的樹脂。建議在后牙(或咬合面)行樹脂修復前要分析咬合形態及與對合的關系,可避免出現以上問題。
8、拋光問題。按著一定拋光順序進行拋光,順著修復體到牙體的方向進行拋光。按廠家拋光系統的要求進行拋光。
3M的拋光碟與Kerr的拋光系統:

kerr的黃金刷:

如出現了白線,可以選擇BR-40或BR-46號球鉆沿著白線,備一槽溝,不宜過大、過深。再用對應的流體樹脂充填,固化即可。
二、復合樹脂修復之“樹脂沾器械帶出”
我們行樹脂修復過程中,有一種現象很煩,那就是在樹脂充填器上的樹脂在堆塑的過程,樹脂不是隨我們想要它緊貼在窩洞上,而是隨著器械(粘著器械)帶出,而我們一直在壓,樹脂還是隨著器械而戴出。就這樣的小小操作就足夠引起我們煩躁。我發現有幾個細節在一定方面上可以減少這一現象。
1、器械問題。一些市場上樹脂充填器,大部分是主成分是普通不銹鋼之類,這類充填器在一定方面上就會粘樹脂。而又部分進口或稍好的國產充填器大部分都是鋁合金輕巧材質,不粘連樹脂,有些更好那就是采用鋁鈦氮(ALTiN)涂層,它能確保工作端表面光滑而堅硬,防止刮劃和粘附。
2、大部分材料商在我們推薦他的樹脂充填器器械時,都是說不粘器械,好塑形。真的是這樣么?(同大部分同行交流這個問題時,說一樣都是用好的充填器,怎么還會粘?!)只是他們忽略了,除了要好的器械問題外,還有其他因素影響。首先,是充填的窩洞必須確保是干燥,因為我們都知道樹脂怕水,所以我們就必要提供相對干燥的窩洞環境,用橡皮章在一定方面上幫助了我們,對于棉花卷的隔濕,那就要注意更換棉花卷的次數了。充填器的工作端干燥那也是必須的,建議手套最好不要碰觸到充填器工作端(包括粘結劑都不能碰接觸到工作端),預防污染工作端,需干燥并干凈。其次,是器械中的“C”因素,不宜一次堆塑太多(太大的樹脂塊),要考慮樹脂與窩洞接觸面積。再次,是器械工作端的選擇,圓頭加壓充填器用于充填小的窩洞時,對材料進行加壓,而平頭加壓充填器用于充填大面積缺損時,對材料進行加壓,彈頭形加大充填器用于充填大的窩洞時,對材料進行加壓,橡果形鄰接點充填器用于頜面形態修復。
3、器械的愛護。嚴格按廠家的要求進行消毒,就比如黑色陽極化氧化鋁表面充填器械不能和金屬器械放置在一個器械盒或者消毒包中,只為了防止陽性氧化鋁表面磨損。消毒前簡單擦拭器械,但不能將其暴露于pH值大于8的液體中,不能與含碘的液體接觸。若違反這些,將對器械的功能性大大打折扣。
還有,就是樹脂材料問題,我們醫生操作的輕柔性等因素。
有些同行即使使用普通的充填器,對于這個問題的出現依然可以避免,那只能說只要我們每個細節都到位,靈活使用器械,問題可能就不會出現。
對于器械,建議工作端每用一次,就緊接著進行一次酒精棉擦拭。
除了以上因素,可能還有其他方面的影響。希望各位大俠指出,不斷完善。
各種充填器 :


自己改裝的探針充填器:

三、復合樹脂修復之“敏感”
樹脂修復,一個很頭疼的問題,就是修復后的“DH”,牙本質過敏問題。特別是在我們常見修復中的門牙樹脂直接修復、楔狀缺損。
經常我們會聽到或親自體驗過,病人要求補牙,常以牙體有少許的敏感或無明顯的敏感單純的缺損主訴來要求補牙,經過我們修復后,牙體變得更加敏感,引起緊張的醫患關系。
對于活髓牙的樹脂直接修復,雖說粘結劑的進步已不少,但引起敏感的并發癥還是不少的。而引起牙體的敏感問題是一個綜合性問題。以下以我個人的經驗分析如何去預防。
1、診斷問題。要詳細詢問主訴牙的既往史、現病史,做出更確切的診斷,不要忽略其一,做到有所為,有所不為。比如本是中深齲中的可復性牙髓炎,需先進行安撫后再充填,不宜一次性充填。需對癥下藥,不要抱有僥幸的心理。
2、備洞問題。診斷已有確切,接下來備洞。盡使用新的車針,并大量手機冷切水,間歇性去腐。操作輕柔,近髓處腐質盡量使用慢機或小挖匙,盡減少備洞時溫度對牙髓的刺激因素,同時對于洞邊緣的無基釉或薄壁弱尖要有效的去除,預防白線和樹脂的塌陷而引起微滲漏。
3、繼發齲問題。腐質,沒有去凈,建議使用齲顯式劑。這個問題應引起關注。
齲顯式劑:

4、酸蝕問題。在中深齲中,在粗糙的牙釉質表面應用磷酸酸蝕劑處理,而牙本質不建議使用磷酸酸蝕劑處理,到時用第七代自酸蝕粘結劑涂擦即可。使用磷酸酸蝕劑處理牙釉質時,也要嚴控時間,一般建議牙釉質在15-20S左右,徹底沖洗牙齒表面,以免出現酸蝕劑殘留。(在中深齲,建議使用第七代自酸蝕粘結劑)
5、粘結問題。牙釉質酸蝕后一定要是干燥后白堊象,而牙本質保持一定濕潤。在這里介紹一下,如何確保牙釉質時干燥同時牙本質又有一定濕潤,在經過用水槍沖洗酸蝕劑后,這時牙釉質牙本質都是濕潤狀態,這時用少許會吸水并是干燥的海綿放在洞低用鑷子或探針抵押住海綿,然后用氣槍以一定傾斜角度吹牙釉質,不要對著牙本質吹。洞低大部分水分又被海綿吸收,這時就可以確保牙釉質時干燥同時牙本質又有一定濕潤。如果覺得洞底還是過濕潤,可以再次更換海綿來涂擦。然后用小毛刷沾取第七代粘結劑在預備好的牙釉質和牙本質區域涂擦,一般需要動態涂擦15-20s,之后靜置15S,厚度約50um。在規定的時間內,用氣槍輕吹,使溶劑(水,乙醇)揮發。過多的粘結劑一定要去除,以免影響樹脂固位和強度,可以可以用小海棉輕輕擦除多余的粘結劑,再用氣槍溫和吹,如果粘結劑材料在牙齒表面沒有流動并且形成一層光滑的膜,那么代表整個操作過程是正確的,光固化20s后形成有效粘結層,窩洞表面氧仰層呈現出光澤表面。嚴格按粘結劑說明書進行臨床操作。(在V類洞中,注意齦溝液污染術區問題)
6、充填問題,大塊、大接觸面積充填。在光固化粘結劑后,要用流體樹脂行稱洞。嚴格控制流體樹脂的厚度,盡控制在0.5mm左右,需加厚,也只好是固化原流體樹脂后在加厚。分層充填,使用分層充填和分布固化方式可有效減少聚合收縮應力,保證堆塑的每層樹脂厚度不超過2mm,并且每次堆塑時接觸的牙面數達到最小在一定程度上可以預防微滲漏。
7、光固化問題。光固化照射問題,個人建議避免使用“快速模式”,即一直強光照射,建議使用“漸進模式”,如果光固化機沒有這個模式,可以采取照射距離,從遠漸進原則就行光照,盡減少“C因素”引起的樹脂聚合收縮因素。同時建議光固化導光頭與復合樹脂的距離在3mm以內時固化,照射距離遠時需延長照射時間。建議定期檢查光固化機的光敏度。(光固化機問題:光射太強,溫度刺激牙髓和C因素問題,而太弱,樹脂則固化不全,殘留有毒成分)
8、材料問題,現基本可忽略。不同材料存在不同程度的刺激,包括粘結劑、流體樹脂和充填樹脂。
在充填后,出現敏感或咬合痛,主要是集中在樹脂出現微滲漏(C因素)、繼發齲(腐質未去凈)、粘結涂擦程序(納米滲漏問題)、洞趁的流體樹脂過厚(控制厚度)。
在這,再分析一下納米滲漏問題。樹脂進入牙本質小管形成樹脂突并充滿管間的纖維網,形成了機械的固位,但如果樹脂滲入不完全,在脫礦的牙本質出現未滲入區域則是術后敏感的主要原因,這種缺陷會導致牙本質封閉不良粘結界面的快速降解,繼發齲的產生,所以涂完粘結劑后不要馬上光照,要等候粘結劑的滲入,并給與微氣流吹,細微的加壓。而因為納米滲漏問題出現咬合痛,必須去凈原充填材料,并做預防性擴展0.1-1.3mm左右,再充填。
四、復合樹脂修復之“后牙咬合高度的控制”
以下解剖,均以正常標準形態解析。
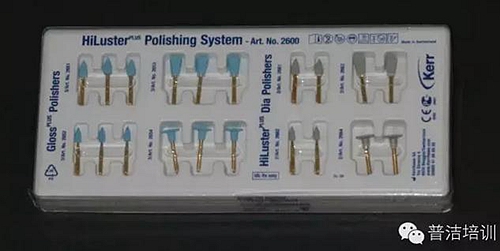
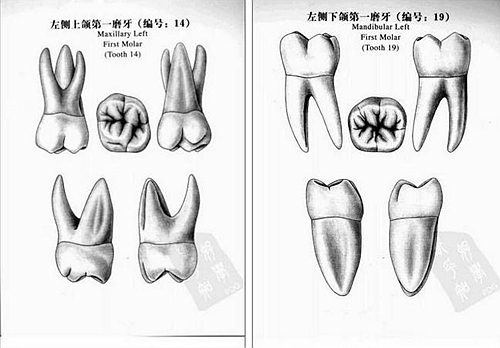
解剖,顧名思義,要解開而去剖析它。這要求,我們首先必須認識正常標準的解剖。就比如,一個16,你連這顆牙正常標準解剖是什么,你都不知道,我覺得很難去堆塑或者初步恢復它的解剖,斜脊是哪個尖與哪個尖相連?總共是幾個尖,窩溝走向是怎么樣?咬合接觸點與側方咬合區位置?只有這些我們必須要做到清晰,做到隨便可以畫出一個牙的初步大概的解剖。后牙建議,要熟悉16,14,,46,44的解剖,最起碼要知道它的窩溝走向、幾個牙尖脊,功能尖特性。
好,正常標準解剖記住了,來個細致的解剖。自己有沒有發現,當你一個牙尖一個牙尖,堆塑時,無意間,好像就堆出牙體的窩溝出來。說出了,什么問題?窩溝是我們不能忽略的問題,也是我最注重的問題,個人覺得,窩溝決定牙尖的位置,從而決定牙尖的高度之一,而不是牙尖決定窩溝。窩溝的位置如果做到修復后與修復前基本一致那就是非常完美(但有時,是需要改變有些窩溝走向,為什么要改),我們都知道,在固定修復備牙中,一個要求就是基牙預備后也盡量恢復其大致解剖,為什么?就是讓它的窩溝的位置不要改變目的之一,那窩溝改變了會出現什么?可能出現高咬合,或者咬空,側方合干擾,活髓牙修復后一段時間內患者感覺基牙少許酸痛或不適,或者部分修復體脫落(或繃瓷),嚴重點改變應有應力而牙齒爆裂,所以窩溝很重要,具體每個牙窩溝走向是怎么樣?牙尖怎么分布?詳看教科書而記住。
堆塑時,如果你覺得你牙體解剖很難控制,建議每次都是少量樹脂進行堆塑。也許會有人問,這樣一來你堆塑一個牙齒是多長時間?一個鐘以上?我沒時間,其實時間是個借口,所以每一次都是做不好,我們都知道椅旁時間是我們牙醫生命線,但學習是需要時間。確實,為什么要這么長時間?為什么大師們那么快?只因我們還不熟練,所以要在過程中總結與摸索,但我們熟練后也許會快些了。
一個控制或避免后牙堆塑出現高咬合方法之一,參考邊緣嵴,靠近原則(前提周邊存在邊緣嵴或許僅失去少許邊緣嵴)。還是分尖堆塑,就比如堆一個46近頰脊,堆塑這個牙尖脊時的高度,必須參考靠近46近頰脊的邊緣高度來堆塑,所堆塑的脊的高度必須比46近頰脊的邊緣低,這個低,不是直線的很低,而是一個沿著順著46近頰脊的邊緣高度逐向合中下低,為什么?這個特點,可以看看標準牙模型。
來一個順序:比如 46 I類洞。
診斷、X片忽略,清潔患牙及鄰牙,對頜牙。
觀察對頜牙是否存在不利因素并調改(過尖,過銳牙尖脊等)醫囑患者做正中咬合和側方咬合并側方觀察(不放咬合紙),初步了解患者咬合關系以及患牙與對頜牙的咬合空間。
記住患者現有的窩溝大概走向及牙尖脊的高度,也可以用手機或單反或內窺鏡拍下,個人推薦記憶。一邊思考,這牙與所記的正常標準牙的解剖(窩溝走向及位置,牙尖數目及形態,高度規律)是否大致一致?如有偏差,差在哪?所以我們記住偏差點就可以了。所以熟悉的正常標準牙的解剖很重要,也是基礎。
咬合紙,囑患者做正中咬合和側方咬合并記錄咬合接觸點與接觸區,也可以用手機或單反或內窺鏡拍下,個人推薦記憶。
常規去腐。備洞
酸式,粘結劑,流體襯底。然后按你之前所記住窩溝走向及位置堆塑。分尖堆塑。洞深分尖分層堆塑,堆塑最后一層樹脂牙尖脊的形態高度時按你之前所記住的,如何避免或發現堆高參考就近邊緣嵴高度以及你之前所觀察與對頜牙的咬合關系和咬合紙所記住的咬合高點。
對于后牙合面樹脂的堆塑,我們還要考慮一個問題就是,洞深度。我們在堆牙本質樹脂時要充分考慮并且要留有空間給牙釉質樹脂。所以堆塑時,不要一味的堆塑,對于經驗不是很深厚的,建議樹脂少量多次充填。在行樹脂充填前,應該考慮好牙本質樹脂應充填到哪個高度。這樣基本能恢復到原牙的解剖的大概形態又可以控制咬合高度。
窩溝很重要,正常牙標準解剖也很重要。只有我們清楚了解這些特征我們才能恢復的更好,當然在臨床上遇到的并非都是那么典型,但我們可以參考。同時我們可以參考對鄰牙或對邊牙位牙齒的解剖特征。在考慮仿生修復時,還要考慮患者的年齡、全口牙齒特征,飲食特點,包括磨耗度、磨光度(例如老人家)這樣恢復得更好更逼真更貼合病人。個人推薦,盡量不要隨意改變原牙的窩溝走向。(有時候也需要做少許窩溝改變,比如食物嵌塞引起的二類洞或需改善鄰接關系,如何改?但并不是所有食物嵌塞引起的二類洞都要修改,又一大堆文字,在這不說了。)
總而言之,對于控制后牙咬合高度是個綜合問題,需要我們注意每一步,每一細節。(熟悉正常解剖、觀察、靠近原則)
對于前牙前牙的導板(或復板)4類洞或6類洞,個人覺得在石膏模型上恢復前牙舌側時,應同時也取對合模型,用來分析咬合,避免在石膏模型上恢復舌側時出現高咬合,雖然這影響不是很大,但我們臨床操作時間有限,并且避免大磨除舌側的樹脂,應在模型上堆塑牙齒形態時要考慮到對頜牙的咬合關系。
在這里分享一下個人小經驗,當你沒有橡皮章,用棉花隔濕時,比如進行一個46充填,不僅46以及前后、頰舌側需放棉花,也不要忘記在對頜16 17位置放塊棉花哦。沒試過的,試過之后你就發現為什么了。
標準解剖圖:

部分病例:
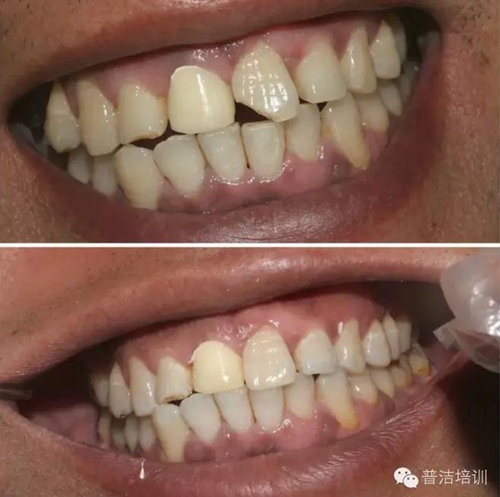





改變了什么?

奇跡總在努力時,而意外的驚喜而發生。





來源: 普潔學習中心